Este contenido fue hecho con la asistencia de una inteligencia artificial y contó con la revisión del editor/periodista.
Aún se desconoce la causa exacta de la esclerosis múltiple. Síntomas. La especialista asegura que los síntomas que produce la enfermedad son diferentes en cada paciente.
La esclerosis múltiple (EM) es una patología inflamatoria, autoinmune, desmielinizante, crónica y progresiva del sistema nervioso central (cerebro y médula espinal).
Se considera una enfermedad de origen inmunitario en la que el sistema inmune ataca a sus propios tejidos, destruyendo la sustancia grasa que recubre y protege las fibras nerviosas del cerebro y la médula espinal (mielina), lo que la convierte en una enfermedad desmielinizante.
Indhira Zabala Ángeles, neuróloga internista con especialidad en Esclerosis Múltiple, Enfermedades Desmielinizantes y Neuroinmunología Clínica de los Centros de Diagnóstico y Medicina Avanzada y de Conferencias Médicas y Telemedicina (Cedimat), explica que con el tiempo esta patología puede ocasionar daño permanente de las fibras nerviosas, generando una gran variedad de manifestaciones, por lo que se le ha llamado la enfermedad de las mil caras o la gran simuladora.
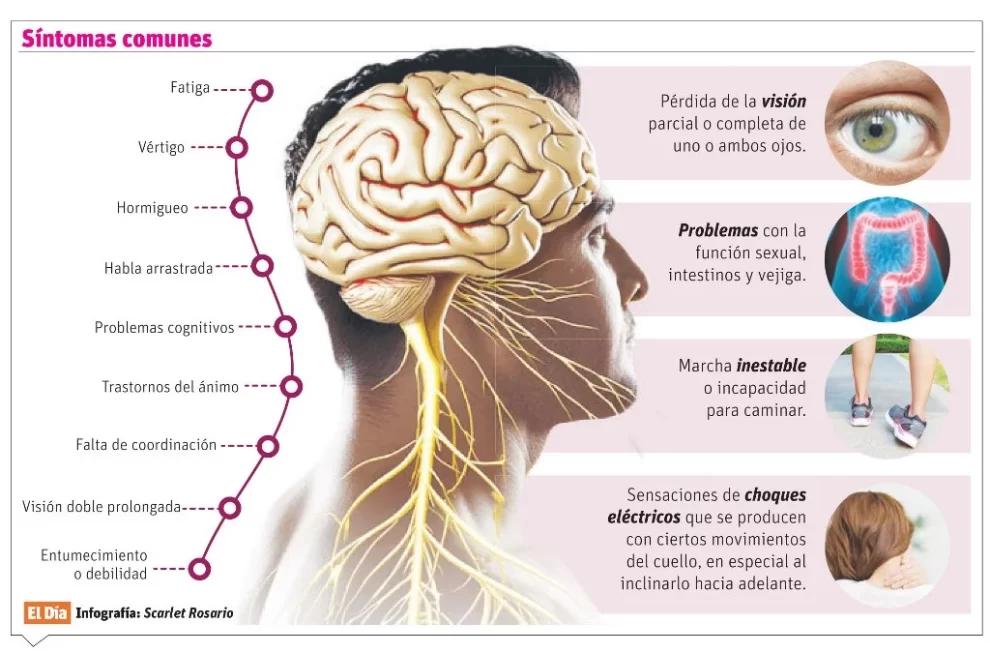
Signos y síntomas
La experta puntualiza que los signos y síntomas de la esclerosis múltiple difieren mucho entre los pacientes, además de depender de la localización y la gravedad del daño a la fibra nerviosa en el sistema nervioso central.
Aclara que no está claro por qué la esclerosis múltiple se manifiesta en algunas personas y en otras no. Parece deberse a una combinación de factores genéticos y ambientales, por lo que se considera una enfermedad multifactorial (edad, sexo, genética, infecciones por ciertos virus, raza, clima, vitamina D, obesidad, tabaquismo, entre otros).
Diagnóstico
Para lograr un diagnóstico oportuno de esclerosis múltiple es necesario ser evaluado por un neurólogo, quien mediante una historia clínica completa, examen neurológico, pruebas clínicas, paraclínicas y de laboratorio, así como resonancias magnéticas, tomografías de coherencia óptica, potenciales evocados visuales, punción lumbar para análisis de líquido cefalorraquídeo, y medición de anticuerpos como las bandas oligoclonales, ayuda al especialista a confirmar los criterios de McDonald (criterios de EM) y así obtener un diagnóstico rápido y eficaz, permitiendo ofrecer al paciente el tratamiento adecuado.
¿Qué hay de nuevo?
Aunque es cierto que aún no existe cura, la doctora destaca que hay múltiples terapias que ayudan a disminuir la inflamación en fases agudas o brotes (corticoides y plasmaféresis), otras que modifican el curso de la enfermedad y, por último, tratamientos sintomáticos que pueden mejorar las secuelas.
En cuanto al tratamiento modificador de la enfermedad (TME), gracias a los avances científicos, existen diversas opciones que reducen el riesgo de aparición de nuevas lesiones en resonancia magnética, recaídas y brotes clínicos; además, disminuyen la discapacidad y la progresión, favoreciendo una mejor calidad de vida y una vida lo más normal posible.
La especialista indica que los fármacos modificadores aprobados para la esclerosis múltiple son: interferones (β1b y β1a), acetato de glatirámero (AG), teriflunomida, dimetilfumarato, fingolimod, natalizumab, alemtuzumab, ocrelizumab (EMRR‑EMPP) (EV y SC), cladribina, fatumumab, siponimod (EMSP), ozanimod, ponesimod, diroximel fumarato y ublituximab (EMRR, CIS, EMSP).
En los estudios para la EMPP (esclerosis múltiple primariamente progresiva) se mencionan: inhibidores selectivos de la fosfodiesterasa‑4 y del factor inhibidor de la migración de macrófagos, que han mostrado reducción de la atrofia cerebral (ibudilast); y anticuerpos monoclonales intravenosos contra la proteína HERV‑W‑Env (tipo IgG4), con el objetivo de limitar la degeneración axonal.
Se concluye que hay otros anticuerpos monoclonales neutralizantes de la glicoproteína RGMa y anticuerpos monoclonales promotores de la remielinización como el opicinumab.
Otras alternativas
— Tratamientos orales
En los ensayos para la EMRR (esclerosis múltiple remitente‑recurrente) existen inhibidores orales de la tirosina quinasa de Bruton: masitinib, remibrutinib, fenebrutinib, orelabrutinib, evobrutinib y tolebrutinib.
Trasplante Autólogo de Progenitores
Otra opción bajo investigación es el trasplante autólogo de progenitores hematopoyéticos (TAPH), tanto en pacientes que han fallado a todas las terapias de alta eficacia como en aquellos que están iniciando la enfermedad.